Ο καρκίνος του προστάτη είναι μια ορμονοευαίσθητη νόσος, δηλαδή η ανάπτυξή του εξαρτάται από τα ανδρογόνα, την τεστοστερόνη και την ανδροστερόνη. Για παράδειγμα, μια μελέτη βρήκε ότι για κάθε αύξηση της ελεύθερης τεστοστερόνης στο αίμα κατά 50 pmol/L ο κίνδυνος καρκίνου του προστάτη αυξάνεται κατά 10%.
Τα καρκινικά κύτταρα του προστάτη μπορεί να είναι ευαίσθητα, μη ευαίσθητα ή ανθεκτικά στα ανδρογόνα. Τα καρκινικά κύτταρα που είναι ευαίσθητα (ορμονοεξαρτώμενα ή ορμονοευαίσθητα) απαιτούν ανδρογόνα για να αναπτυχθούν. Η ορμονοθεραπεία είναι μια αντικαρκινική θεραπεία που αναστέλλει την έκκριση ορμονών ή εμποδίζει τη δράση τους δυσχεραίνοντας έτσι την ανάπτυξη των καρκινικών κυττάρων.
Ο καρκίνος του προστάτη ανταποκρίνεται στην ορμονική θεραπεία και το 80-90% των ασθενών με μεταστατική νόσο παρουσιάζει βελτίωση με κάποιας μορφής ορμονικό χειρισμό. Ωστόσο, τα καρκινικά κύτταρα του προστάτη που είναι ανθεκτικά στην ορμόνη (μη ορμονοεξαρτώμενα) συνεχίζουν να αναπτύσσονται παρά την εφαρμογή της ορμονοθεραπείας. Έτσι, η ορμονοθεραπεία δεν είναι θεραπεία ίασης, επειδή δεν εξαλείφει ολοκληρωτικά τα καρκινικά κύτταρα του προστάτη. Είναι μια καταπραϋντική θεραπεία που επιβραδύνει την εξέλιξη της νόσου. Σαφή ένδειξη για ορμονοθεραπεία αποτελεί η παρουσία καρκινικών κυττάρων στους λεμφαδένες και η μεταστατική νόσος.
Η ορμονοθεραπεία συχνά χρησιμοποιείται σε ηλικιωμένους άνδρες που δεν είναι υποψήφιοι για επέμβαση ή ακτινοθεραπεία, σε άνδρες με μεταστατική νόσο κατά την ανίχνευση του καρκίνου του προστάτη, σε άνδρες που εμφανίζουν υποτροπή (δηλαδή αύξηση του ειδικού προστατικού αντιγόνου, του λεγόμενου PSA) της νόσου μετά από ριζική προστατεκτομή, ακτινοθεραπεία ή κρυοθεραπεία και επίσης μπορεί να εφαρμοστεί για μία χρονική περίοδο πριν την ριζική προστατεκτομή ή ακτινοθεραπεία για τη σμίκρυνση του προστάτη αδένα.
Οι δύο δράσεις της ορμονοθεραπείας
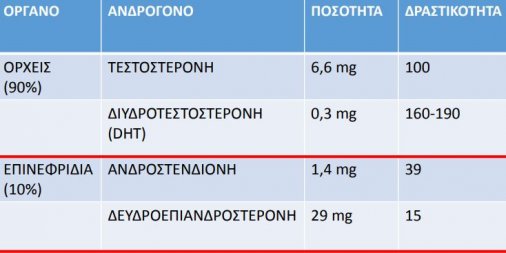
Η τεστοστερόνη, το κύριο ανδρογόνο στην κυκλοφορία του αίματος, παράγεται κατά το μεγαλύτερο ποσοστό από τους όρχεις και όταν εισέρχεται στα κύτταρα του προστάτη μετατρέπεται από το ένζυμο 5α αναγωγάση σε διυδροτεστοστερόνη που είναι το ισχυρότερο ενδοκυττάριο ανδρογόνο. Σε μικρότερη ποσότητα, η τεστοστερόνη παράγεται και από τα επινεφρίδια -οι όρχεις παράγουν περίπου το 85-90% των ανδρικών ορμονών και το υπόλοιπο 10-15% παράγεται από τα επινεφρίδια.
Η όλη διαδικασία παραγωγής της τεστοστερόνης βρίσκεται υπό τον έλεγχο του υποθαλάμου και της υπόφυσης μέσω της παραγωγής της ωχρινοτρόπου ορμόνης (LH: Luteinizing Hormone), μιας γοναδοτροπίνης. Η συγκέντρωση της τεστοστερόνης στο αίμα είναι χαμηλή στην παιδική ηλικία, όμως με την έλευση της εφηβείας αυξάνεται ραγδαία στους άντρες. Ελέγχει τον σχηματισμό των αντρικών χαρακτηριστικών και την ανάπτυξή τους. Δρα μέσω του ανδρογονικού υποδοχέα που βρίσκεται στα κύτταρα του σώματος.
Η δράση των ανδρογόνων στα κύτταρα μπορεί να παρεμποδιστεί με δύο τρόπους:
- Πρώτον, με μείωση των επιπέδων των ανδρογόνων στο αίμα η οποία επιτυγχάνεται με τη διακοπή της παραγωγής τους μέσω ορχεκτομής (δεν χρησιμοποιείται πλέον αλλά είναι ένα μέτρο σύγκρισης για τις υπόλοιπες θεραπείες λόγω του ότι αυτή μηδενίζει την παραγωγή της τεστοστερόνης) ή μέσω φαρμακευτικής αγωγής που αναστέλλει τη παραγωγή της τεστοστερόνης. Ο λεγόμενος φαρμακευτικός ευνουχισμός αφορά ενέσεις φαρμάκων που λέγονται «LH-RH ανάλογα» και σταματούν την παραγωγή τεστοστερόνης από τους όρχεις.
- Δεύτερον με δέσμευση των υποδοχέων των ανδρογόνων και άρα μη επιτρέποντας στα ανδρογόνα να προσδεθούν στα κύτταρα, σταματώντας έτσι την επίδραση τους στους ιστούς.
Αγωνιστές της απελευθέρωσης της ωχρινοτρόπου ορμόνης
Αν δεν υπάρχει τεστοστερόνη, συνήθως τα καρκινικά κύτταρα πεθαίνουν ή αναπτύσσονται πολύ αργά. Μια κατηγορία φαρμάκων που χρησιμοποιούνται είναι οι αγωνιστές της απελευθέρωσης της ωχρινοτρόπου ορμόνης (LH–RH αγωνιστές ή ανάλογα). Αυτά οδηγούν σε μείωση της τεστοστερόνης στο αίμα (μειωμένη παραγωγή τεστοστερόνης). Χορηγούνται σε ενέσιμη μορφή μια φορά το μήνα ή μια φορά κάθε τρεις μήνες. Αποτελούν τη κύρια μορφή ανδρογονικού αποκλεισμού τις τελευταίες δεκαετίες ενώ η καταστολή της τεστοστερόνης είναι πλήρως αναστρέψιμη με τη διακοπή της θεραπείας. Η τεστοστερόνη φτάνει σε επίπεδα ορχεκτομής, ευνουχισµού (τεστοστερόνη < 0,5 ng/ml ή < 50 ng/dL), σε 2-4 εβδομάδες από την έναρξη της θεραπείας. Παρ’ όλα αυτά, σε ένα ποσοστό 10% των ασθενών αυτό δεν θα συμβεί και επομένως η θεραπεία αυτή από μόνη της θα είναι αναποτελεσματική για αυτούς του ασθενείς.
Τα φάρμακα που χρησιμοποιούνται είναι η λευπρορελίνη (Daronta, Elityran), η τριπτορελίνη (Arvekap) και η γκοσερελίνη (Zoladex). Συχνά η θεραπεία χορηγείται για αρκετούς μήνες ή και χρόνια. Σε γενικές γραμμές, θα χορηγηθεί για όσο διάστημα θα είναι αποτελεσματική στην αντιμετώπιση του καρκίνου. Είναι σημαντικό να γίνονται οι ενέσεις σύμφωνα με το προσχεδιασμένο πρόγραμμα και να μην υπάρχει παράλειψη.
Αυτά τα φάρμακα μπορεί να έχουν ορισμένες ανεπιθύμητες ενέργειες. Μπορεί να εμφανιστούν κάποιες από τις παρακάτω παρενέργειες, ως ένα βαθμό:
- Παροδική έξαρση του όγκου. Μετά τη πρώτη χορήγηση, ιδιαίτερα σε ασθενείς με μεγάλο φορτίο μεταστατικής και κυρίως οστικής νόσου, προκαλούν παροδική (για λίγες ημέρες) άνοδο των επιπέδων της τεστοστερόνης και επομένως την εμφάνιση συμπτωμάτων όπως οστικό πόνο, οξεία απόφραξη της ουροδόχου κύστης, αποφρακτική νεφρική ανεπάρκεια, πιεστικά φαινόμενα νωτιαίου μυελού κ.ά. Αρχικά, όταν ένας άνδρας λαμβάνει ανάλογο LH-RΗ, υπάρχει αυξημένη παραγωγή LH-RΗ και τεστοστερόνης. Αυτή η υπερβολική παραγωγή ειδοποιεί τον εγκέφαλο να σταματήσει την παραγωγή LH-RH και, άρα, τους όρχεις να σταματήσουν την παραγωγή τεστοστερόνης. Χρειάζεται περίπου 5-8 ημέρες για να μειωθούν σημαντικά τα επίπεδα της τεστοστερόνης.
- Εξάψεις. Αυτές μπορεί να είναι αρκετά συχνές, αλλά σε πολλούς ανθρώπους υποχωρούν μετά από μικρό χρονικό διάστημα χωρίς την ανάγκη επιπρόσθετης αγωγής. Μερικούς άνδρες τους βοηθά η ελάττωση κατανάλωσης καφεΐνης (τσάι, καφές), νικοτίνης και αλκοόλ.
- Απώλεια της λίμπιντο και ανικανότητα. Οι παρενέργειες αυτές συχνά υποχωρούν και επιστρέφουν στα φυσιολογικά επίπεδα μετά τη διακοπή του φαρμάκου.
- Οστεοπόρωση. Μπορεί να διατρέχετε υψηλότερο κίνδυνο οστεοπόρωσης εάν λαμβάνετε την αγωγή αυτή για μεγάλο χρονικό διάστημα.
- Ευαισθησία και διόγκωση στήθους. Μπορεί να παρατηρήσετε μερικές φορές μια ελαφρά διόγκωση του μαστού. Αυτό είναι γνωστό ως γυναικομαστία.
- Δερματικά εξανθήματα. Μερικοί άνθρωποι παρουσιάζουν κοκκινίλες με τη λήψη της αγωγής αυτής. Αυτά είναι συνήθως προσωρινά και δεν χρειάζονται ιδιαίτερη αγωγή.
- Αρθραλγίες (πόνος στις αρθρώσεις). Αυτές είναι συνήθως ήπιες και υποχωρούν όταν ολοκληρωθεί η θεραπεία.
- Αύξηση του βάρους και κόπωση. Αυτά υποχωρούν όταν η ορμονική θεραπεία σταματά.
- Αλλαγή στα επίπεδα σακχάρου στο αίμα. Αν είστε διαβητικός, τα επίπεδα του σακχάρου στο αίμα σας μπορεί να είναι ελαφρώς υψηλότερα απ’ ότι συνήθως.
- Αυξημένος κίνδυνος ανάπτυξης καρδιακής νόσου ή διαβήτη. Όταν χορηγείται για πολλά χρόνια, αυξάνει τον κίνδυνο εμφράγματος του μυοκαρδίου.
Αντιανδρογόνα
Η κατηγορία των αντιανδρογόνων περιλαμβάνει σκευάσματα από του στόματος που ανταγωνίζονται την τεστοστερόνη και τη διυδροτεστοστερόνη σε επίπεδο υποδοχέα των κυττάρων (ανταγωνιστές υποδοχέων). Αποφράσσουν την είσοδο των ανδρογόνων στα προστατικά κύτταρα, προκαλώντας ένα είδος λιμοκτονίας. Ενώ η τεστοστερόνη παραμένει σε φυσιολογικά επίπεδα, παρεμποδίζεται η δράση της στα κύτταρα. Η δράση τους επομένως δεν βασίζεται στην μείωση της τεστοστερόνης στον οργανισμό όπως συμβαίνει με τα LH–RH ανάλογα.
Τα αντιανδρογόνα κατατάσσονται σε μη στεροειδή και στεροειδή. Η βικαλουταμίδη (Casodex), η νιλουταμίδη και φλουταμίδη είναι τα μη στεροειδή αντιανδρογόνα που χρησιμοποιούνται. Μπορούν να λαμβάνονται μία ή τρεις φορές την ημέρα ανάλογα με το είδος του φαρμάκου. Κύριες παρενέργειες είναι η γυναικομαστία, η μασταλγία, οι εξάψεις, η αύξηση βάρους, η ναυτία και η αδυναμία. Τα φάρμακα αυτά δεν επηρεάζουν τη σεξουαλική επιθυμία ή τη στυτική λειτουργία όταν χρησιμοποιούνται μόνα τους.
Πλήρης ανδρογονικός αποκλεισμός
Ο πλήρης ανδρογονικός αποκλεισμός, δηλαδή η ταυτόχρονη χορήγηση ενός LH-RH αναλόγου και ενός αντιανδρογόνου προκαλεί τη πλήρη αναστολή των ανδρογόνων, τόσο με μείωση των ανδρογόνων που παράγονται από τους όρχεις και τα επινεφρίδια όσο και της δράσης τους στα κύτταρα του προστάτη. Σε αυτό το σχήμα μπορεί να προστεθεί και ένας αναστολέας της 5α-αναγωγάσης, όπως η δουταστερίδη ή φιναστερίδη, οι οποίες αναστέλλουν τη μετατροπή μέσα στο προστάτη της τεστοστερόνης στη πιο ισχυρή της μορφή, την διυδροτεστοστερόνη.
Τα αποτελέσματα της θεραπείας
Η ορμονοθεραπεία δεν αποτελεί ίαση για τον καρκίνο του προστάτη. Δεν σταματά πλήρως την εξέλιξη του αλλά μόνο την φρενάρει. Όπως αναφέρθηκε, ο καρκίνος του προστάτη ανταποκρίνεται στην ορμονική θεραπεία και το 70-80% των ασθενών με μεταστατική νόσο παρουσιάζει βελτίωση με κάποιας μορφής ορμονικό χειρισμό.
Εντούτοις, είναι επίσης γνωστό ότι η ανταπόκριση στην ορμονική θεραπεία είναι προσωρινή. Η στέρηση ανδρογόνων στον καρκίνο του προστάτη λειτουργεί μόνο για ένα χρονικό διάστημα μερικών χρόνων. Αν και
το 90% των ανδρών αρχικά ανταποκρίνονται στη στέρηση ανδρογόνων, σχεδόν όλοι τελικά καθίστανται ανθεκτικοί σ’ αυτή τη θεραπεία.
Ο καρκίνος είναι αρχικά εντοπισμένος και ορμονοευαίσθητος (ανταποκρίνεται δηλαδή στην ορμονοθεραπεία). Με την έναρξη της ορμονοθεραπείας η πλειονότητα των καρκινικών κυττάρων πεθαίνει, με ένα μικρό πληθυσμό να συνεχίζει να πολλαπλασιάζεται και να αποτελεί το ορμονοάντοχο ή ευνουχοάντοχο (δεν ανταποκρίνεται πλέον στην ορμονοθεραπεία) σκέλος του όγκου.
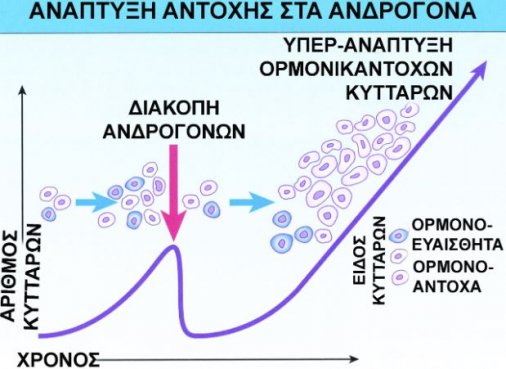
Ο ακριβής μηχανισμός ανάπτυξης της ορμονοαντοχής δεν είναι γνωστός. Κατά μια άποψη προϋπάρχει ένα μικρό μέρος των καρκινικών κυττάρων που είναι προγραμματισμένα να πολλαπλασιάζονται και χωρίς τις ανδρικές ορμόνες. Κατά μια άλλη άποψη, μετά τη στέρηση ανδρογόνων “προκαλούνται” ή “ερεθίζονται” μερικά καρκινικά κύτταρα και μαθαίνουν να ζουν χωρίς ανδρογόνα βρίσκοντας έναν εναλλακτικό τρόπο ανάπτυξης.
Καθώς σε μερικά χρόνια μαθαίνει ο καρκίνος να αναπτύσσεται χωρίς τεστοστερόνη, η ορμονική θεραπεία γίνεται λιγότερο αποτελεσματική. Για την αποφυγή μίας τέτοιας αντίστασης στην ορμονική θεραπεία έχουν αναπτυχθεί διάφορα προγράμματα διακoπτόμενης ορμονικής θεραπείας. Κατά την διάρκεια αυτής της θεραπείας τα ορμονικά φάρμακα διακόπτονται μετά τη πτώση και παραμονή του PSA σ’ ένα χαμηλό επίπεδο. Εάν το PSA ανεβαίνει πάλι χορηγούνται ξανά τα ορμονικά φάρμακα.
Να σημειωθεί ότι άλλοι ορμονοευαίσθητοι όγκοι είναι ο καρκίνος του μαστού και ο καρκίνος του ενδομητρίου.