Του Jeffrey Gardner, The Conversation.
Ένα από τα πιο τρομακτικά πράγματα που μπορεί να ακούσετε από τον γιατρό σας είναι ότι έχετε λοίμωξη ανθεκτική στα αντιμικροβιακά φάρμακα. Αυτό σημαίνει ότι τα βακτήρια ή οι μύκητες που σας αρρωσταίνουν δεν μπορούν να εξοντωθούν εύκολα με τα κοινά αντιβιοτικά ή αντιμυκητιακά, καθιστώντας τη θεραπεία δύσκολη. Ίσως χρειαστεί να πάρετε έναν συνδυασμό φαρμάκων για εβδομάδες για να ξεπεράσετε τη λοίμωξη η οποία ενδεχομένως να έχει τη δυνατότητα να προκαλέσει σοβαρές παρενέργειες.
Δυστυχώς, μια διάγνωση ανθεκτική στα φάρμακα γίνεται όλο και πιο κοινή, για παράδειγμα ο μύκητας Candida auris έχει πρόσφατα εμφανιστεί ως μια δυνητικά επικίνδυνη μυκητιακή λοίμωξη για ασθενείς νοσοκομείων και τροφίμους γηροκομείων. Ο μύκητας αυτός που ανακαλύφθηκε για πρώτη φορά το 2009, έγινε γρήγορα μια σημαντική πρόκληση για την υγεία λόγω της ευκολίας εξάπλωσής του και της ικανότητάς του να αντιστέκεται στα κοινά αντιμυκητιακά φάρμακα.
Πώς έγινε αυτός ο μύκητας τόσο ανθεκτικός και τί μπορούν να κάνουν οι επιστήμονες να τον καταπολεμήσουν; Ο Candida auris και άλλοι μύκητες χρησιμοποιούν τρία κοινά κυτταρικά κόλπα για να ξεπεράσουν τις θεραπείες. Ευτυχώς, η έρευνα δείχνει τρόπους με τους οποίους μπορούμε ακόμα να καταπολεμήσουμε αυτόν τον μύκητα.
Τα κύτταρα ενός μύκητα περιέχουν μια δομή που ονομάζεται κυτταρικό τοίχωμα και βοηθά στη διατήρηση του σχήματός τους, προστατεύοντάς τα από το περιβάλλον. Τα κυτταρικά τοιχώματα των μυκήτων αποτελούνται, εν μέρει, από πολλούς διαφορετικούς τύπους πολυσακχαριτών, οι οποίοι είναι μακριές σειρές μορίων σακχάρου που συνδέονται μεταξύ τους. Δύο πολυσακχαρίτες που βρίσκονται σχεδόν σε όλα τα κυτταρικά τοιχώματα των μυκήτων είναι η χιτίνη και η βήτα-γλυκάνη. Το μυκητιακό κυτταρικό τοίχωμα είναι ένας ελκυστικός στόχος για φάρμακα, επειδή τα ανθρώπινα κύτταρα δεν έχουν κυτταρικό τοίχωμα, επομένως τα φάρμακα που εμποδίζουν την παραγωγή χιτίνης και βήτα-γλυκάνης έχουν λιγότερες παρενέργειες.
Μερικά από τα πιο κοινά φάρμακα που χρησιμοποιούνται για τη θεραπεία των μυκητιασικών λοιμώξεων ονομάζονται εχινοκανδίνες. Αυτά τα φάρμακα εμποδίζουν του μύκητες να παράγουν βήτα-γλυκάνη, η οποία εξασθενεί σημαντικά το κυτταρικό τους τοίχωμα. Αυτό σημαίνει ότι το μυκητιακό κύτταρο δεν μπορεί να διατηρήσει καλά το σχήμα του. Όσο ο μύκητας δυσκολεύεται να αναπτυχθεί ή διασπάται, το ανοσοποιητικό σύστημα έχει πολύ καλύτερες πιθανότητες να καταπολεμήσει τη μόλυνση.
Πώς οι μύκητες γίνονται ανθεκτικοί στα φάρμακα
Δυστυχώς, ορισμένα στελέχη του Candida auris είναι ανθεκτικά στη θεραπεία με εχινοκανδίνη. Αλλά το πώς γίνεται ο μύκητας ανθεκτικός; Για δεκαετίες, οι επιστήμονες μελετούν το πώς οι μύκητες ξεπερνούν τα φάρμακα που έχουν σχεδιαστεί για να τους αποδυναμώσουν ή να τους σκοτώσουν. Στην περίπτωση των εχινοκανδινών, ο Candida auris χρησιμοποιεί ορισμένα κόλπα για να νικήσει αυτές τις θεραπείες: απόκρυψη, κατασκευή και αλλαγή.
Το πρώτο κόλπο είναι να κρυφτεί σε ένα πολύπλοκο μείγμα σακχάρων, πρωτεϊνών, DNA και κυττάρων που ονομάζεται βιοφίλμ. Κατασκευασμένα με ακανόνιστες τρισδιάστατες δομές, τα βιοφίλμ έχουν πολλές θέσεις για να κρύβονται τα κύτταρα. Τα φάρμακα δεν είναι καλά στο να διεισδύουν στα βιοφίλμ, επομένως δεν μπορούν να έχουν πρόσβαση και να σκοτώσουν τους μύκητες που κρύβονται βαθιά μέσα τους. Τα βιοφίλμ είναι ιδιαίτερα προβληματικά όταν αναπτύσσονται σε ιατρικό εξοπλισμό όπως είναι οι αναπνευστήρες και οι καθετήρες. Μόλις απαλλαγούν από ένα βιοφίλμ, τα μηκητιακά κύτταρα που έχουν αποκτήσει την ικανότητα να αντιστέκονται στα φάρμακα που λάμβανε ένας ασθενής γίνονται πιο επικίνδυνα.
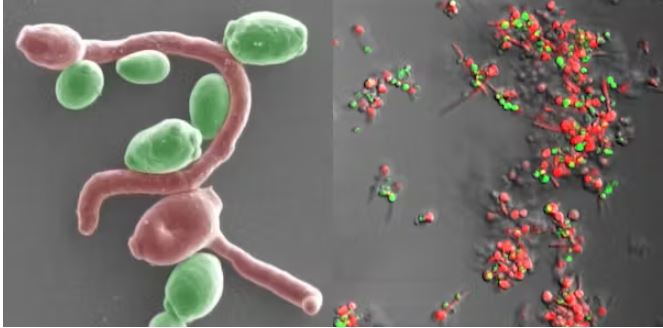
Eικόνα δύο τύπων Candida που συνδέονται μεταξύ τους. Δείχνει τον Candida albicans (κόκκινο) να παράγει διακλαδιζόμενα νημάτια που του επιτρέπουν να προσκολλάται στον Candida glabrata (πράσινο), σχηματίζοντας βιοφίλμ. Και τα δύο αυτά είδη μπορούν να προκαλέσουν λοιμώξεις στους ανθρώπους. Πηγή: Edgerton Lab, State University of New York at Buffalo/Flickr, CC BY-NC.
Το δεύτερο κόλπο που χρησιμοποιούν οι μύκητες για να αποφύγουν τα φάρμακα είναι να χτίσουν διαφορετικά κυτταρικά τοιχώματα. Τα μυκητιακά κύτταρα που έχουν υποστεί αγωγή με εχινοκανδίνες δεν μπορούν να παράγουν βήτα-γλυκάνη. Έτσι, αρχίζουν να παράγουν περισσότερη χιτίνη, τον άλλο σημαντικό πολυσακχαρίτη στο κυτταρικό τοίχωμα του μύκητα. Οι εχινοκανδίνες δεν είναι σε θέση να σταματήσουν την παραγωγή χιτίνης, αλλά ο μύκητας εξακολουθεί να είναι σε θέση να χτίσει ένα ισχυρό κυτταρικό τοίχωμα και να αποφύγει την εξόντωσή του. Ενώ υπάρχουν ορισμένα φάρμακα που μπορούν να σταματήσουν την παραγωγή χιτίνης, κανένα δεν είναι επί του παρόντος εγκεκριμένο για χρήση στον άνθρωπο.
Ένα τρίτο τέχνασμα στο οποίο βασίζονται οι μύκητες είναι να αλλάξουν το σχήμα του ενζύμου που παράγει τη βήτα-γλυκάνη, έτσι ώστε οι εχινοκανδίνες να μην μπορούν να τη μπλοκάρουν. Αυτές οι μεταλλάξεις επιτρέπουν τη συνέχιση της παραγωγής της βήτα-γλυκάνης ακόμη και με την παρουσία του φαρμάκου. Δεν προκαλεί έκπληξη το γεγονός ότι ο Candida χρησιμοποιεί αυτό το τέχνασμα για να αντισταθεί στα αντιμυκητιακά φάρμακα, καθώς είναι πολύ αποτελεσματικό στο να διατηρεί τα κύτταρα ζωντανά.
Νέες τακτικές για την καταπολέμηση των μυκήτων
Τι μπορεί να γίνει για τη θεραπεία των μυκητιάσεων που είναι ανθεκτικές στην εχινοκανδίνη; Οι επιστήμονες και οι γιατροί ερευνούν νέους τρόπους για να σκοτώσουν τον Candida auris και παρόμοιους μύκητες. Η πρώτη προσέγγιση είναι η εύρεση νέων φαρμάκων. Υπάρχουν δύο φάρμακα υπό ανάπτυξη, το rezafungin και το ibrexafungerp, που φαίνεται ότι μπορούν να σταματήσουν την παραγωγή της βήτα-γλυκάνης ακόμη και σε μύκητες ανθεκτικούς στις εχινοκανδίνες.
Μια συμπληρωματική προσέγγιση είναι εάν μια κατηγορία ενζύμων που ονομάζονται γλυκοσιδικές υδρολάσεις μπορεί επίσης να είναι σε θέση να καταπολεμήσει τους ανθεκτικούς μύκητες. Μερικά από αυτά τα ένζυμα καταστρέφουν το κυτταρικό τοίχωμα του μύκητα, διασπώντας ταυτόχρονα τη βήτα-γλυκάνη και τη χιτίνη, κάτι που θα μπορούσε ενδεχομένως να βοηθήσει στην πρόληψη της επιβίωσης των μυκήτων στον ιατρικό εξοπλισμό ή στις επιφάνειες του νοσοκομείου.
Η έρευνα για την ανακάλυψη ενζύμων που υποβαθμίζουν τα κυτταρικά τοιχώματα των μυκήτων είναι μέρος μιας νέας στρατηγικής για την καταπολέμηση της αντιμυκητιακής αντίστασης που χρησιμοποιεί έναν συνδυασμό προσεγγίσεων για να σκοτώσει τους μύκητες.